Hintergrundwissen Beatmung
Was ist Heimbeatmung?
Vorteile und Voraussetzungen einer Heimbeatmung
Heimbeatmung
Was ist Heimbeatmung?
Vorteile und Voraussetzungen einer Heimbeatmung
- Künstliche Beatmung mit einem Beatmungsgerät außerhalb des Krankenhauses
- Intermittierend oder ganztägig
- nichtinvasiv oder invasiv (via Maske oder Trachealkanüle)
- Steigerung der Lebensqualität durch häusliche und vertraute Umgebung
- Stabilisierung und häufig Verbesserung des Allgemeinzustandes der Betroffenen
- Minimierung von Nosokomial – Infektionen (im Krankenhaus erworbene Infektionen)
- größtmögliche Mobilität und damit die Möglichkeit der Teilnahme am sozialen Leben
- vorhandene Ressourcen können sich optimal entfalten
Eine erfolgreiche Heimbeatmung hängt von vielen praktischen Aspekten ab und erfordert eine intensive, multidisziplinäre Zusammenarbeit weit über den medizinischen Bereich hinaus.
- Grundvoraussetzung ist die physische Stabilität des Patienten und eine erfolgreiche Adaption des Patienten an ein Heimbeatmungsgerät
- Die notwendige pflegerische, soziale und medizinische Unterstützung ist vor der endgültigen Entlassung zusammen mit den Angehörigen, dem Sozialdienst, dem Pflegedienst und den zuständigen Hausärzten evaluiert und organisiert worden.
- Die Kostenübernahme durch die Krankenkasse (Behandlungspflege / Hilfsmittel) ist beantragt bzw. erfolgt
In den zwanziger Jahren, während der Poliomyelitis-Epidemie (Kinderlähmung) in den USA, schuf Philip Drinker die erste „eiserne Lunge“. Sie besteht aus einer Metallkammer, die den Körper des Erkrankten bis zum Hals einschließt. Der Thorax wird während der Inspiration einem subatmosphärischen Druck (meist wird das Wort negativer Druck gebraucht) ausgesetzt. Die Exspiration erfolgt entweder passiv, oder die Lungen werden in der Ausatmungsphase durch Gabe von Überdruck zusammengepresst.
Diese Form der Beatmung war durch die Größe und den Geräuschpegel der Geräte schwer zu handhaben. Dennoch ermöglichte und sicherte sie vielen Patienten, deren Atemmuskulatur durch die Polio-Infektion geschwächt war, das Überleben.
In den fünfziger Jahren verbreitete sich dann auch eine Poliomyelitis-Epidemie in Europa, und die bis dahin immer weiter entwickelte Positivdruckbeatmung, bei der mit Hilfe einer Maschine Atemluft in die Lunge gedrückt wurde, verbesserte die Überlebenschancen bei schwer Erkrankten erheblich. In den letzten 10-15 Jahren ist die Entwicklung im Bereich der Heimbeatmungsgeräte rasant vorangeschritten. Hatten die modernsten Heimbeatmungsgeräte Anfang der 90-er Jahre etwa die Größe einer Mikrowelle mit einem Gewicht von circa 12 kg, wiegen die meisten Heimbeatmungsgeräte heute – bei verbessertem Komfort für Erkrankte und Anwender- nur noch etwa 3 kg.
Indikationen Heimbeatmung
Damit wir „Luft bekommen“, muss auf der einen Seite die Lunge (gasaustauschendes Organ) richtig funktionieren, auf der anderen Seite muss die Atempumpe in der Lage sein, ausdauernd und effektiv zu arbeiten.
Damit wir “Luft bekommen”, muss auf der einen Seite die Lunge (gasaustauschendes Organ) richtig funktionieren, auf der anderen Seite muss die Atempumpe in der Lage sein, ausdauernd und effektiv zu arbeiten.
Die Atempumpe des Menschen besteht aus vier Abschnitten:
- dem Atemzentrum im Gehirn
- der Nervenleitung
- der Atemmuskulatur
- dem Brustkorb
Entsprechend kann bei folgenden – im laufenden Text näher erklärten – Krankheitsbildern eine Heimbeatmung notwendig werden:
- Atemantriebsstörungen im Gehirn
- Neuromuskuläre Erkrankungen
- Muskelerkrankungen
- Erkrankungen mit Veränderungen des Brustkorbes
- Weitere Erkrankungen, die zur Einleitung einer Heimbeatmung führen können
Undine-Fluch-Syndrom
Seltene angeborene Erkrankung des zentralen Nervensystems mit fehlender oder gestörter autonomer Atmungskontrolle. Ein Kohlendioxidanstieg oder Sauerstoffabfall im Blut wird im Schlaf nicht mit Atemarbeit beantwortet, weshalb diese Kinder häufig nachts beatmet werden müssen. Im Wachzustand atmen die meisten „Undine-Kinder“ oberflächlich aber ausreichend. Etwa 17% der Kinder atmen aber auch im Wachzustand nicht suffizient -hier ist eine Beatmung über 24 Stunden notwendig. Diese Kinder werden häufig mit einem Zwechfellschrittmacher versorgt. Dieser stimuliert den Nervus phrenicus und löst somit eine Inspiration aus.
Schädel-Hirn-Trauma
Das Schädel-Hirn-Trauma ist eine Kopfverletzung mit Gehirnbeteiligung und Bewusstseinsstörung, die je nach Schwere bis zum Ausfall der Hirnstammreflexe, Atemstörung und Kreislaufstillstand führen kann.
Schlaganfall/Apoplex
Schädigung eines umschriebenen (begrenzten) Gehirnbereiches aufgrund eines Durchblutungsstops oder einer Massenblutung mit einer Beeinträchtigung der vom betroffenen Bezirk gesteuerten Funktionen, z.B. Empfindungsvermögen, Bewegung etc. Thrombose oder Embolie führen zur Unterbrechung der Blutzufuhr zu einem umschriebenen Gehirnbereich und damit zu einem Infarkt(Gewebstod) Durch das Platzen eines Blutgefäßes in oder nahe dem Gehirn kann eine intracerebrale Hämorrhagie (Hirnblutung) oder eine Subarachnoidalblutung (Hirnhautblutung) eintreten. Zum Schlaganfall kann es in jedem Gehirnbereich kommen.
- Thrombose: 40 bis 50 % der Schlaganfälle
- Embolie: 30 bis 35 % der Schlaganfälle
- Hämorrhagie: 20 bis 25 %
Amyotrophe Lateralsklerose
Die Amyotrophe Lateralsklerose ist eine neurodegenerative Erkrankung des zentralen und peripheren Nervensystems. Sie wurde erstmalig von Jean-Martin Charcot beschrieben (deshalb auch Charcot-Krankheit), der den Namen aus der Verhärtung (Sklerose) des seitlichen (lateralen) Rückenmarkes, wo die motorischen Bahnen verlaufen, und dem Muskelabbau (Amyotrophie) zusammensetzte.
Die Abkürzung für Amyotrophe Lateralsklerose ist ALS. ALS hat nichts mit MS (Multiple Sklerose) zu tun, es handelt sich um zwei unterschiedliche Erkrankungen! Die Krankheit beginnt meistens zwischen dem 50. und 70. Lebensjahr, selten sind jüngere Erwachsene betroffen. Männer erkranken etwas öfter als Frauen (1,6:1). Die ALS betrifft nahezu ausschließlich das motorische Nervensystem.
Das motorische System, das unsere Muskeln kontrolliert und die Bewegungen steuert, erkrankt sowohl in seinen zentralen („oberes oder 1. Motoneuron“ im Gehirn und Pyramidenbahn) als auch in seinen peripheren Anteilen („unteres oder 2. Motoneuron“ in Hirnstamm und Rückenmark mit den motorischen Nervenfasern bis zum Muskel).
Die Erkrankung der motorischen Nervenzellen im Rückenmark und deren Fortsätze zur Muskulatur, führt zu unwillkürlichen Muskelzuckungen (Faszikulationen), Muskelschwund (Atrophie) und zur Muskelschwäche (Paresen) an Armen und Beinen und Atemmuskulatur. Die Erkrankung der motorischen Nervenzellen im Hirnstamm führt zu einer Schwächung der Sprach-, Kau- und Schluckmuskulatur. Diese Form der ALS nennt man auch Progressive Bulbärparalyse.
Die Erkrankung der motorischen Nervenzellen in der Hirnrinde und deren Verbindungen zum Rückenmark, führt sowohl zu einer Muskellähmung als auch zu einer Erhöhung des Muskeltonus (spastische Lähmung) mit einer Steigerung der Reflexe.
www.lateralsklerose.info (hier finden Sie nach PLZ geordnete Spezialambulanzen)
Post-Polio-Syndrom
Etwa 60 % der Patienten, die in der Kindheit eine Kinderlähmung (Poliomyelitis) erlitten haben, klagen nach einer jahrzehntelangen stabilen Phase über Symptome wie neue Lähmungen, abnorme Erschöpfung und Muskelschmerzen. Heute gilt als gesichert, dass es sich beim Postpoliosyndrom um eine eigenständige Zweiterkrankung handelt. Es wird vermutet, dass eine Überlastung zu einer Zerstörung der verbliebenen Nerv-Muskel-Verbindung führt.
Myasthenia Gravis
Das klinische Hauptsymptom der Myasthenia Gravis ist die abnorme Ermüdbarkeit der quergestreiften Muskulatur mit abnormer, belastungsabhängiger Muskelschwäche. Typisch: Befall der äußeren Augenmuskeln, der Kau- und Schlundmuskulatur, der Atemmuskulatur und der quergestreiften Skelettmuskulatur. Die myasthene Krise ist ein lebensbedrohlicher Zustand mit rasch zunehmender Lähmung, die in einer Ateminsuffizienz und damit Beatmungspflicht gipfeln kann.
Guillain Barré-Syndrom
Entzündliche Erkrankung der peripheren Nerven, die zu einer Schwäche der Gliedmaßen führt. Charakteristisch beginnt GBS mit einer allgemeinen, schnell voranschreitenden Schwäche, gefolgt von Empfindungsstörungen und Lähmungserscheinungen in Beinen und Armen. Gelegentlich sind auch die Atem- und Gesichtsmuskeln betroffen. Die Ursache der Erkrankung ist unklar, als wahrscheinlich gelten Infektionen mit Viren oder Bakterien bzw. eine Störung des Immunsystems. Bei einer Lähmung der Atemmuskulatur kann eine Beatmung notwendig werden. In vielen Fällen erholen sich diese Patienten nach einigen Wochen oder Monaten vollständig!
Poliomyelitis
Bei der Poliomyelitis -auch Kinderlähmung genannt – handelt es sich um eine durch Viren ausgelöste Erkrankung der muskelsteuernden Nerven des Rückenmarks. Die Ausprägung der Symptome nach erfolgter Ansteckung kann sehr unterschiedlich sein: die Poliomyelitis kann „klinisch stumm“ verlaufen, es gibt Verläufe mit grippeähnlichen Symptomen, es kann aber auch zu schlaffen Lähmungen von Muskeln und Muskelgruppen kommen.
Querschnittslähmung
Durch Schädigung des Rückenmarks kommt es zum Ausfall motorischer, sensibler und vegetativer Nervenleitbahnen. Das Störungsbild hängt ganz wesentlich von der Höhe und dem Ausmaß der Schädigung ab. Die Atmung kann bei einer Querschnittslähmung – je nach Sitz der Verletzung – ganz oder teilweise beeinträchtigt sein.
www.wingsforlife.com (sehr gute Seite von Betroffenen für Betroffene
Progressive Muskeldystrophie (Duchenne, Becker)
Progressive Muskeldystrophie ist der übergeordnete Begriff für eine Gruppe von verschiedenen, chronisch verlaufender Erkrankungen, die mit einem fortschreitenden Funktionsverlust der Muskelsubstanz einhergehen.
Kyphoskoliose
Anomalien des Knochenbaus im Brustkorb, z.B. Skoliose oder Kyphose, können eine insuffiziente Umsetzung von Atemarbeit in tatsächliche Ventilation zur Folge haben. Das heißt, das Verhältnis von geleisteter Atemarbeit zum Ergebnis („Luft bekommen“) ist gestört. Auf Dauer erschöpft sich die überbeanspruchte Atemmuskulatur und die Betroffenen leiden unter Atemnot.
- Kyphose: konvexe Krümmung der Wirbelsäule nach hinten („Buckel“)
- Skoliose: seitliche Verbiegung der Wirbelsäule mit Drehung der einzelnen Wirbelkörper
- Kyphoskoliose: gleichzeitiges Bestehen von Kyphose und Skoliose
Obstruktive Lungenerkrankungen – COPD
Chronic Obstructive Pulmonary Disease bezeichnet eine chronische obstruktive Bronchitis mit oder ohne Lungenemphysem. Das Schlüsselwort ist dabei „obstruktiv“, der besagt, dass die Bronchien dauerhaft verengt sind. Diese Verengung führt zur Atemnot, dem wichtigsten Symptom der COPD. Die Verengung der Bronchien wird durch eine Verkrampfung der Bronchialmuskulatur, ein Anschwellen der Schleimhaut in den Bronchien und eine krankhaft erhöhte Schleimproduktion verursacht. Ohne Behandlung werden im weiteren verlauf die Lungenbläschen in Mitleidenschaft gezogen und zerstört. Es kommt zu einer krankhaften Überblähung der Lunge, was letztlich zu einem Lungenemphysem führen kann. Die Lunge sieht dann nicht mehr aus wie eine „Rebe mit Trauben“, sondern wie ein „großer Ballon“. Zur Obstruktion ist dann zusätzlich die Fläche für den Gasaustausch stark vermindert.
www.lungeninformationsdienst.de
www.lungenemphysem-copd.de (eine Seite von Betroffenen für Betroffene)
Locked-In-Syndrom
Das Locked-In-Syndrom (eingeschlossen sein) bezeichnet einen Zustand, bei dem der Patient bei erhaltenem Bewusstsein fast vollständig unfähig ist, sich sprachlich, mimisch oder physisch verständlich zu machen. Die kommunikationsmöglichkeiten ergeben sich nur durch vertikale Augenbeweglichkeit. Der Hörsinn ist vollkommen intakt. Zu neurologischen Ursachen eines LIS zählen Läsionen in der Pons („Brücke“ – Abschnitt des Hirnstamms, gehört zum zentralen Nervensystem und enthält wichtige Hirnnervenkerne : Siehe PDF bei Medilearn.de, manchmal im Mittelhirn oder auf beiden Seiten der Capsula Interna. Den Läsionen liegt im Allgemeinen eine Gefäßstörung eine Thrombose der Arteria basiliaris zugrunde. Es ist wichtig, das LIS von anderen Formen des Querschnitts mit Bewusstseinsverlust und vom Wachkoma zu unterscheiden. Ein Patient im LIS ist aufnahmefähig wie ein gesunder Mensch, er kann alles hören und verstehen, er kann sich aber nicht / nur sehr eingeschränkt mitteilen vertikalen Blickbewegungen / Augenbewegungen möglich.
Wachkoma
Das Wachkoma ist ein schlafähnlicher Zustand. Der Patient ist zwar wach und hat die Augen offen, ist aber nicht oder kaum zu einer eigenen Äußerung oder Reaktion fähig. Der Blick geht meist ins Leere, die Umwelt wird wahrgenommen aber nicht wirklich zugeordnet. Im Gegensatz zum Locked-In-Syndrom liegt eine Schädigung des Großhirns mit schwersten Störungen höherer Hirnfunktionen vor.
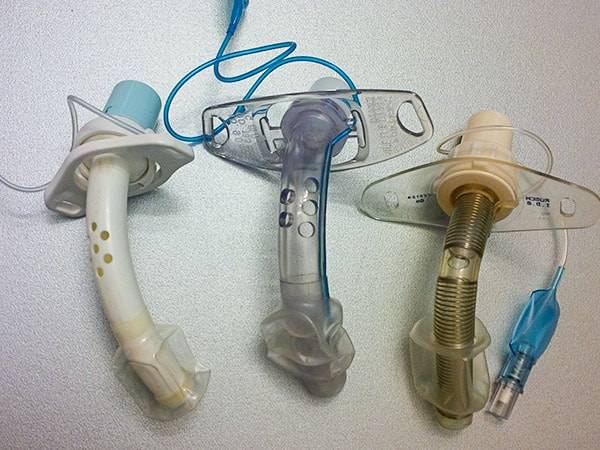
Tracheostoma
Die Tracheotomie ist ein sinnvolles Verfahren bei Langzeitbeatmung, um die Inzidenz von Kehlkopfschäden zu verringern, das Weaning durch Totraum-Verkleinerung zu beschleunigen und die Pflege des Patienten zu erleichtern.
Operativer Zugang zur Trachea. Die Schnittführung läuft hierbei H- oder U-förmig. Dadurch entstehen ein bzw. zwei Tracheallappen, welche direkt unter der Haut des Patienten vernäht werden. Durch diesen Eingriff entsteht ein relativ stabiles Tracheostoma, welches sich nicht von allein verschließen kann. Der Trachealkanülenwechsel gestaltet sich hier meist unproblematisch. Im Bedarfsfall muss dieses Tracheostoma durch einen chirurgischen Eingriff verschlossen werden.
Percutane Punktion des Halses und der Trachea. Bei dieser Technik werden die Tracheallappen nicht mit der Haut vernäht, sondern die Öffnung mit Hilfe von Dilatatoren aufgedehnt (bougiert). Das so entstandene Tracheostoma kann beim Trachealkanülenwechsel kollabieren. Daher sind entsprechende Notfallinstrumente vorzuhalten. („Tracheotomie – Ein Ratgeber für Betroffene, Angehörige, Pflegekräfte, Therapeuten und Ärzte“ – www. schulz-kirchner.de)
Silberkanüle
- Silber ist ein stabiles schleimhautverträgliches Material
- mit antibakterieller Wirkung,
- kann gereinigt, desinfiziert und sterilisiert werden
- besitzt glatte Windung, an der das Sekret schlecht haftet
- wird als normale und als Phonationskanüle angeboten
- nur ohne Cuff verfügbar
Phonationskanüle
- gefensterte Kanüle,
- Luft kann bei der Exspiration durch die Kanüle und durch die Siebung direkt zum Kehlkopf strömen
- Durch Aufsatz eines Sprechventils (es öffnet sich bei der Inspiration und verschließt sich bei Expiration) wird die Ausatemluft an der entblockten Trachealkanüle vorbei und durch die Fensterung durch die Stimmbänder/Stimmritze im Kehlkopf gelenkt und kann dort für die Phonation genutzt werden. (Portex blue line / Rüsch tracheoflex short / Tracoe twist)
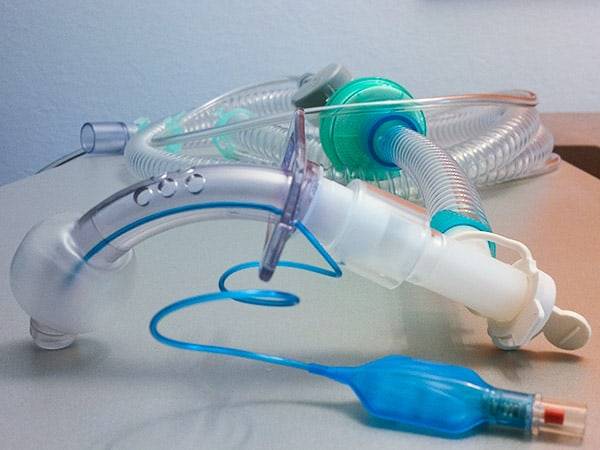
Sprechventil
- Aufsatz für Trachealkanülen – ermöglicht dem Patienten das Sprechen. Das Ventil öffnet sich beim Einatmen, beim Ausatmen verschließt sich das Ventil.
- Die Luft strömt so am entblockten Cuff vorbei über die Stimmritze und ermöglicht so die Phonation. (Portex blue line mit passy muir / Rüsch Tracheoflex short mit Sprechventil)
Kunststoffkanüle ohne Cuff
Einsatz bei spontan atmenden Patienten, die langfristig ein Tracheostoma benötigen (Rüsch Tracheofix / Tracoe twist)
Kunststoffkanüle mit Cuff
Einsatz bei beatmeten Patienten oder bei erhöhter Aspirationsgefahr, auch mit Phonationsfenster (Rüsch Tracheofix).
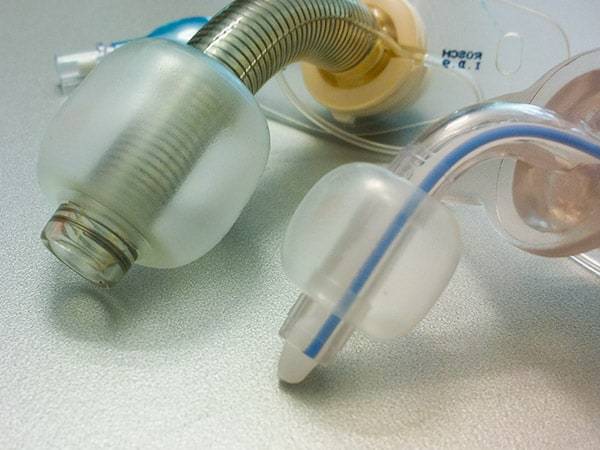
Cuff
Aufblasbare Manschette am unteren Ende einer Kanüle, zur Abdichtung zwischen Kanüle und Trachealwand. Aspirationsvermeidung, effektive Beatmung (Rüsch Tracheoflex short)
Weiterführende Therapien
Bobath-Konzept, Basale Stimulation, Anwendung ätherischer Öle, F.O.T.T.- Therapie und Kinästhetiken
Das Bobath-Konzept ist heute unbestritten das erfolgreichste und anerkannteste Pflege- und Therapiekonzept zur Rehabilitation von Patienten mit Schlaganfällen und anderen Erkrankungen des Zentralnervensystems. Es wurde seit den 40er Jahren von der Krankengymnastin Berta Bobath und Ihrem Mann, dem Neurologen Dr. Karl Bobath entwickelt. Seither wurde es weltweit kontinuierlich weiterentwickelt.
Das Bobath-Konzept basiert auf der lebenslangen Fähigkeit des Nervensystems, sich Reizen durch Strukturänderung anzupassen (Plastizität des Nervensystems, Neuroplastizität). Durch spezielle Arten der Lagerung, der Bewegung des Patienten innerhalb und außerhalb des Bettes (Handling) und der Anleitung bei allen Lebensaktivitäten (AEDL, ATL) wie z. B. Körperpflege, Essen und Trinken und An- und Auskleiden, wird diese Lernfähigkeit im Alltag des Betroffenen ausgenutzt. Dem Nervensystem werden wiederholt richtige Lernangebote als Stimulation entgegengebracht. Der Alltag des Betroffenen wird so zur Therapie.
Arbeitsprinzipien des Bobath-Konzeptes sind die Erarbeitung eines angepassten Muskeltonus, die Anbahnung physiologischer Bewegungsabläufe und die Verbesserung der Körper-Wahrnehmung
Die Hauptelemente:
- Wahrnehmungsförderung
- Normalisierung des Muskeltonus, insbesondere Hemmung der Spastik
- Hemmung von pathologischen Bewegungsmustern und
- Anbahnung von physiologischen Bewegungen
Die basale Stimulation ist ein Konzept, das von Professor Dr. Andreas Fröhlich entwickelt wurde. Gemeinsam mit C. Bienstein wurde dieses Konzept in den 80er Jahren in die Erwachsenenpflege übertragen und etabliert sich mittlerweile in vielen Bereichen der Pflege.
Professor Fröhlich hat in den 70er Jahren ein neues Konzept zur Förderung schwerstbehinderter Kinder entwickelt, da die damalige Versorgung dieser Kinder unbefriedigend war. Er war der tiefen Überzeugung, dass auch schwerstbehinderte Kinder erlebnis- und wahrnehmungsfähig sind und dass auch sie über psychosoziale Kompetenzen verfügen, auch wenn Außenstehende dies kaum registrieren können.
Basale Stimulation umfasst: Somatische Stimulation, basal stimulierende Ganzkörperwäsche (beruhigend oder belebend), Massagen, vibratorische Stimulation, vestibuläre Stimulation, orale Stimulation, auditive Stimulation, visuelle Stimulation und taktil- kinästhetische Stimulation.
Seit rund fünf Jahrtausenden ist bekannt, dass ätherische Öle nicht nur angenehme Düfte verbreiten, sondern auch bei Krankheiten helfen. Schon die alten Ägypter nutzten die Aromatherapie, um die Selbstheilungskräfte des Körpers zu fördern.
Aromen sind hochwirksame Essenzen, 100% naturreine Öle, welche auf Körper und Psyche wirken. Die 10 Mio. Riechzellen tasten die Inspirationsluft nach Duftbotschaften ab. Die Sinneszellen nehmen Duftreize auf und leiten sie über die Nervenfasern zum Riechkolben. Die Reizleitung erfolgt ohne Zensurierung von Zellen des Großhirns direkt in das limbische System. Dieses ist verantwortlich für alles was sich dem bewussten Willen entzieht (Herzschlag, Verdauung, Körpertemperatur, Schweiß, Schlaf, Gefühle). Durch die direkte Verbindung in diesen Teil des Großhirns können diese genannten Funktionen mit ätherischen Ölen beeinflusst werden.
Die F.O.T.T. – “Facial Oral Tract Therapy” wurde von der englischen Sprachtherapeutin Kay Coombes in Zusammenarbeit mit dem Ehepaar Bobath entwickelt. F.O.T.T. hat seine Wurzeln in der Behandlung von PatientInnen mit erworbenen Hirnschädigungen und verfolgt das Ziel, PatientInnen zu möglichst normaler, physiologischer Haltung, Bewegung und Funktion innerhalb täglicher Handlungsabläufe zu verhelfen.
Die F.O.T.T. beinhaltet vier Aspekte:
- Nahrungsaufnahme: Ziel ist die Wiederentwicklung der vollständigen oralen Nahrungsaufnahme
- Mundhygiene: Ziel ist die Verbesserung der Sensibilität des Mundes und der Beweglichkeit der Zunge
- Nonverbale Kommunikation (Mimik, Gestik): Ziel ist das Ermöglichen nonverbaler Kommunikation
- Atmung, Stimme, Sprechen: Hilfestellung zur Ton- und Lautbildung, Schutz der Atmung durch effektives Husten und Räuspern, Verbesserung der Atem/ Schluck und Atem/ Sprechkoordination
Die Kinästhetik (kinesis = Bewegung, aisthesis = Empfindung/Wahrnehmung) ist ein Bewegungskonzept, das die Handlungs- und Bewegungsfähigkeit der Pflegeperson entwickelt, damit sie den Patienten zur gezielten Bewegung und Organisation seines Körpers führen kann.
Grundprinzipien:
- Gezielter Einsatz des Körpergewichtes des Patienten
- Rücken und gelenkschonendes Bewegen des Helfers, um das Bewegen des Patienten zu erleichtern Ziele:
- Körperbewusstsein erlernen
- Ökonomischer Umgang mit dem eigenen Körper Bewegungen und Befördern mit wenig Kraftaufwand ohne Anstrengung
- Vermeiden von Schäden bei Patient und Pflegenden
- Selbstwahrnehmung des Patienten verbessern
- Nonverbale Kommunikation verbessern
- Schmerz und Hilflosigkeit mindern